高齢者の体幹トレーニング(ドローイン、ブレイシング)【文献集】腹横筋・腹斜筋・多裂筋
こんにちは!今回は、高齢者でも簡単に行える体幹トレーニングについて、文献を元に記載していきます!!
※文献紹介を元にまとめていきますので、専門職向けの記事になります。
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎脊椎に対する理学療法について、まとめて知識を得たい!😁
そんなあなたにオススメな本はこちら↓
【送料無料】 脊柱理学療法マネジメント 病態に基づき機能障害の原因を探るための臨床思考を紐 / 成田崇矢 【全集・双書】
●このブログをみて得られるメリット
・高齢者に対する体幹トレーニングについての文献が一気にみれる。
目次
・体幹筋の分類(ローカル筋とグローバル筋)
・体幹の役割(姿勢制御)
・ドローイン
・ブレイシング
・まとめ
・体幹筋の分類(ローカル筋とグローバル筋)
▶︎体幹の筋肉は、位置・機能的な役割によって2つに分類されます。
以下文献より一部抜粋↓
【体幹筋の分類】
▶︎Bergmark が脊柱の動的安定性に 関与する筋を,その機械的な役割から,ローカルシステ ムとグローバルシステムに分類している 。
▶︎ローカルシステム:体幹深層で脊柱に起始停止を持つ筋が属しており,腰椎の弯曲や椎体間の機械的安定性などの局所 の調節に関与している。
▶︎グローバ ルシステム:胸郭と骨盤に起始停止を持つ大きな筋 が属しており,脊柱全体の運動を調節しながら,体幹に加わる外的負荷と均衡を保っている。
↑この 2 つのシステムが相互に作用することで理想的な脊柱の分節的運動を生み出している。
【ローカル筋とグローバル筋】
▶︎体幹筋は内外腹斜筋,腹直筋,腰方形筋外側線維,脊 柱起立筋群などの表在に位置する大きな筋群の体幹グ ローバル筋と,腹横筋,内腹斜筋の後部線維,深部多裂 筋などの深部に位置する小さい筋群の体幹ローカル筋に 分けられる。
▶︎このうち,体幹ローカル筋群は脊柱の 分節的安定性を高めるためには不可欠であり,この筋の 活動がみられない場合は,脊柱は不安定のままであると 報告されている 。
鈴木ら.高齢脊椎圧迫骨折患者に対する体幹深部筋同時収縮エクササイズの効果.第44回日本理学療法学術大会 抄録集2009
↑とのことです。では次に体幹の役割について記載します。
・体幹の役割
▶︎体幹は、グローバル筋とローカル筋が協調的に働き、姿勢制御を行っています。
以下文献より一部抜粋↓
【体幹と姿勢制御】
▶︎Hodges らは,上下肢 の運動に先行する体幹筋の活動を報告しており,姿勢制御における体幹の関与を示している
▶︎脊柱の分節的運動は頭部と上下肢の運動を必要に応じて分離することを可能にし,体幹の立ち直りや頭部 の平衡維持に役立っている 。
※たとえば,飲み物を片手 で持ちながら不整地を歩くような複合動作を考えてみる と,腰椎で歩行に伴う骨盤の前後傾や回旋の動きの影響 を吸収することで上肢と頭部に対する影響を必要最小限 に抑えることができる。
▶︎理学療法士がバランスの評価を行う際には,バランス能力の一 要素である脊柱の分節的運動,その運動を調節している ローカルシステムとグローバルシステムの協調性,そし て前述のメカニズムに対しても目を向けなければならな い。
鈴木ら.高齢脊椎圧迫骨折患者に対する体幹深部筋同時収縮エクササイズの効果.第44回日本理学療法学術大会 抄録集2009
↑とのことです。グローバル筋(腹直筋・脊柱起立筋など)については一般的にも鍛え方が周知されていますが、グローバル筋(腹横筋・多裂筋など)については分からない方も多いかと思います。
次は、高齢者でも簡単に行える
【ドローイン】と【ブレイシング】について、
文献を一部ご紹介していきます。
・ドローイン
▶︎ドローインとは、安静呼気時に下腹部の引き込みを行う運動です。

↓以下文献より一部抜粋。
【ドローインの効果】
▶︎ドローインは安静呼気時に下腹部の引き込みを行 うことで,選択的に腹横筋の収縮が得られるとされており,それにより,脊柱の分節的安定性が増すことで,動作に先行する体幹の筋収縮が円滑化し,その結果,腰痛予防・改善が期待できるとされている.
▶︎種本らは,ドローインによる体幹 深部筋への介入が立位重心動揺の減少に寄与すると判断 でき,体幹深部筋は運動を起こす効果器としての要素以 上に,固有受容器感覚などの体性感覚に準拠した機能の 関与が大きいと報告している
【腹横筋 ドローイン】
▶︎立位姿勢における腹横筋の筋活動の 低い腰痛患者にドローインの訓練を行うと,立位時によ る腹横筋の筋活動が高まることが報告されている(Tsao と Hodges)。
▶︎ドローインには,腹横筋の筋活動を促通 する教育効果があるいえる。
引用:谷本.体幹トレーニングの流行の背景と効果に関する考察.理学療法―臨床・研究・教育 27:3-9,2020
【ドローイン】
▶︎Okubo ら は腹横筋の筋活動は,四つ這いでの上下肢挙上, 片脚ブリッジ,サイドブリッジ,自重での体幹屈曲運動 よりも座位でのドローインの方が高かったと報告してい る.
▶︎木伏らは,安静呼気と比べてドローインでは外腹斜筋, 内腹斜筋,腹横筋の筋厚が増加する 一方,Hides ら は,MRI を用いてドローイン中の腹部筋の機能を 調査し,その結果,内腹斜筋と腹横筋のみ筋厚の増加を認めている.
【立位 内腹斜筋と腹横筋】
▶︎ドローインが片脚立位と歩行の安定性に及ぼす影響について検討。Snijders ら は,一側下肢への 荷重量の増大に伴う仙腸関節への揃断力に対し骨盤の安 定化を図るため,立脚側の内腹斜筋の活動が増加すると 報告している.
▶︎腹横筋は解剖学的な筋線維の走行の 違いから上・中・下部線維に分けられる.
▶︎上部線維は肋 骨や胸郭を安定させる作用,中部線維は胸骨筋膜を緊張 させて腰椎を安定させる作用,下部線維は仙腸関節を安 定させる作用を有している
▶︎介入後において片脚立位の安定性はドローインにより内腹斜筋と腹横筋の作用 によるものであると考えられる.
永井ら.ドローインによる側腹筋群の筋厚変化と 立位・歩行時の安定性についての検討.理学療法科学 35(1):129–132,2020
【座位 ドローイン】
▶︎随意的な腹部筋の収縮が難しくドローインが困難な場合、腹横筋の活動を高めるには座位での対側傾斜や対側下肢挙上が有効であるが、 特に対側下肢挙上では最大ドローイン時と同程度の腹横筋の選択的 な活動が得られることが示唆された。
本村ら.座位での体幹傾斜および下肢挙上が腹部筋の活動に及 ぼす影響Vol.46 Suppl. No.1 第53回日本理学療法学術大会 抄録集2018
↑ドローインのみでたくさん文献がありましたが、簡単に特徴をまとめると
・腹横筋の選択的な収縮を得やすい
・座位でも十分なexが可能
・内腹斜筋、腹横筋が賦活され片脚立位が安定する可能性がある
・重心動揺の安定にも関与している可能性がある。
といったところでしょうか。
・ブレイシング
▶︎一方ブレイシングは、息を吸っている状態で腹圧を高めるエクササイズです。

※以下文献より一部抜粋↓
【ブレイシング 腰痛】
▶︎本研究より,腰部安定化エクササイズにおいて,Abdominal Bracing(以AB )はAbdominal Hollowing(以下,AH)より腰部多裂筋の筋厚を増加させ,体幹筋の同時収縮を高めること が示唆された。
▶︎Richardson らによると,AH は腹横筋を中心に体幹深部筋の収縮を促すことで腰部安定化が図られると報告され ている。
▶︎McGill らは,腹横筋だけでは腰部の安定性は不十分であり,腹斜筋群の収縮も用いることで安定性を高められると報告している。
佐藤ら.腰部安定化エクササイズが腰痛患者の体幹深部筋に与える影響 ~超音波診断装置による検討~Vol.42 Suppl. No.2 (第50回日本理学療法学術大会 抄録集)2015
【ブレイシング ドローイン 多裂筋】
▶︎腰部多裂筋厚は Bracing 時において安静時および Hollowing 時より有意に増加した。 ▶︎Bracing の収縮様式は等尺性収縮であり, 体幹屈曲筋と伸展筋の協調した働きが必要である。
▶︎腰部多裂筋は腰部背筋群の中で最も強力で最大であると報告されているこ とから,Bracing による腰部多裂筋の働きが考えられる。
▶︎腰部多裂筋は腰椎伸展に必要な筋出力よりも,腰部の安定性 に寄与していると報告されている。
▶︎等尺性収縮による関節運動の代償を抑えるための姿勢制御として腰部の安定性に作 用したとも考えられる。
▶︎表面筋電図を用いて腰部多裂筋を計測したところ,Bracing 時の筋活動は 8.17±3.08% であった。
▶︎Bracing は十文字に交差している腹斜筋の補強により十分な腰部安定性を提供する。このため強い同時収縮が必要とされること はなく,MVC の 5~10% 程度の収縮であると報告されている。
▶︎Bracing における腰部多裂筋厚の増加は腰部の安定性に働いたと示唆された。
▶︎Hollowing の収縮様式は腹横筋 を求心性に収縮させる作用があり,腰部多裂筋への直接的な影響はほとんどない。このために腰部多裂筋への筋厚は変化しなかったと考える。
佐藤ら.体幹エクササイズの収縮様式の違いが腰部多裂筋に与える影響-超音波画像および表面筋電図による検討.Vol.41 Suppl. No.2 (第49回日本理学療法学術大会 抄録集)2014
【ブレイシング 利点 欠点】
▶︎健常者を対象とした本研究の結果から,下肢と体幹の運動連鎖において体幹安定化を図るには,剛体化という観点から, 動作の前から Bracing により体幹筋を収縮させるような運動制御を意識することが有用であると示唆された.
▶︎腰痛患 者を対象とした先行研究では,過剰な剛体化によって適切な体幹の動きが妨げられることも指摘されているため,必ずしも 剛体化が体幹安定性において優れているとは断言できない.
大江ら.下肢挙上動作時における体幹筋の収縮様式の違いが体幹安定性に及ぼす影響Vol.37 Suppl. No.2 (第45回日本理学療法学術大会 抄録集)2010
【体幹深部筋同時収縮エクササイズ】
▶︎体幹深部筋同時収縮エクササイズによる筋量の維持 ・ 増加効果が示唆された。
▶︎体幹深部筋同時収縮エクササイズは、運動中の疼痛の誘発も少なく早期から導入可能であり、高齢脊椎圧迫骨折患者の筋量維持に有用であることが考えられる。
※背臥位にて腹直筋を除く腹筋群と多裂筋の同時収縮 。
鈴木ら.高齢脊椎圧迫骨折患者に対する体幹深部筋同時収縮エクササイズの効果.第44回日本理学療法学術大会 抄録集2009
↑ブレイシングについてまとめると、
・深部の腹筋、背筋の同時収縮である
・腹斜筋や多裂筋の収縮を得やすい
・腰部の安定が図れる一方、過度に剛体化し適切な脊柱の運動を妨げる可能性あり
↑このようになりました。
・まとめ
▶︎今回は高齢者でも行いやすいドローインとブレイシングを中心に記載しました。
▶︎それぞれに特徴があるため、併用することでよりより効果があるのではと思います。
それではこれで終わります。
最後までお読み頂きありがとうございました😊。
●靴のレビューサイト【靴ログ】

圧迫骨折のリハビリとは?(体幹トレーニング・文献集)ドローイン、ブレイシング
こんにちは!今回は、圧迫骨折に対する体幹トレーニングについて、文献を元に記載していきます!!
※文献紹介を元にまとめていきますので、専門職向けの記事になります。
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎脊椎に対する理学療法について、まとめて知識を得たい!😁
そんなあなたにオススメな本はこちら↓
【28日1:59まで1000円OFFクーポン有】脊柱理学療法マネジメント 病態に基づき機能障害の原因を探るための臨床思考を紐解く/成田崇矢【3000円以上送料無料】
●このブログをみて得られるメリット
・圧迫骨折に対する体幹トレーニングについての文献が一気にみれる。
目次
・圧迫骨折のリハビリテーションについて
・圧迫骨折と体幹筋力低下について
・立位アライメント変化(円背)
・まとめ
・圧迫骨折のリハビリテーションについて
▶︎圧迫骨折とは、何らかの外力により脊椎椎体が圧壊してしまう骨折のことをいいます。
▶︎高齢者に多く、転倒して尻もちをつくと受傷しやすいです。

出典:日本整形外科学会
圧迫骨折になると、
・骨折部の疼痛
・臥床による四肢・体幹の筋力低下
関節可動域制限
・立位アライメント変化(円背)
などを引き起こします。
今回は、
①体幹の筋力低下
②立位アライメント変化(円背)
この2つに焦点を当てて、文献を元に記載していきます!!
・圧迫骨折と体幹筋力低下について
▶︎受傷直後2〜3日は、特に疼痛が強くてベッドで臥床して過ごすことが多くなります。
▶︎また、体幹コルセットを装着することで離床後も体幹の筋力を発揮する場面が少なくなるともいわれています(文献により異なりますが)
▶︎そのため、圧迫骨折では体幹の筋力低下に対するアプローチが必須になります。
↓以下に文献をまとめましたので参照ください。
【術後安静 筋力低下】
▶︎疼痛の変化と関係なく術後に安静時腹横筋の筋 厚が減少することが示唆された。
▶︎これは,術後の疼痛より も手術侵襲による問題や術後安静が筋厚減少に影響して いると考えられた。
▶︎腰椎術後患者に対する, draw-in ex,bracing ex は腹部筋群を活動させる術後運動療法として有効であることが示唆された。
藤川ら.腰椎手術前・後における腹部体幹筋の筋厚変化 早期体幹筋トレーニングと術後疼痛の関係について.九州理学療法士・作業療法士合同学会誌2016
【術後安静 筋力低下】
▶︎A ・ B 群が健常者と比較して Local system(以下,LS)を構成する 腹横筋(以下,TrA) で低値を示したことは , 慢性腰痛症患者等と健常者を比較した Hodges ら の先行研究と同様であった .
▶︎これは , 手術に至る腰椎椎間板ヘルニアにおける坐骨神経症状がある症例においても慢性腰痛症 と同様の傾向を示すことが考えられ , より Global system に依存した戦略をとっている可能性が考えられた .
▶︎術後 1 ヶ月でも健常者と比較して TrA は低値を示した . これは , 術後 1 ヶ月までは , 当院プログラムにてコルセットを 装着することや ,Mayer らの術後患者において脊柱起立筋に萎縮がみられるという報告より , 手術における多裂筋損傷による LS の機能低下が考えられた .
▶︎①腹直筋、腹斜筋、腹横筋 は , 術後 1 ヶ月間の Training を実施しても健常群より低い
②座位等の各姿勢で の Exercise の必要性の 2 点を考慮した運動療法が必要であることを示唆した .
野田ら.腰部術後における腹部Bracing Exerciseと腹部Draw-in Exerciseの効果検証̶超音波診断装置における健常者と腰部術後 1 ヶ月での比較試験̶2011
【ドローイン 腰椎手術後】
▶︎術前と術後の比較において,安静時の腹横筋筋厚は術前と比較して術後 7 日に有意に低値を示した。
▶︎また, トレーニング時の腹横筋筋厚は術前と比較して術後に低下した。内・外腹斜筋の筋厚は術前と比較して術後 2 日に低値を示したが 7 日後には改善を示した。
▶︎今回の結果より,術後の安静や創部痛などにより腹横筋や腹斜筋群に早期から筋萎縮が生じている可能性があり,特に 腹横筋は腹斜筋群より術後の影響を受けやすいと考えられた。
▶︎術後早期には一過性に神経・筋コントロール低下が生じて いる可能性があり,このような筋機能低下は腹斜筋群と比べて腹横筋のようなローカル筋で長期化することが示唆された。
藤川ら.腰椎手術患者の術前・術後の体幹筋トレーニングによる腹横筋,内・外腹斜筋 の筋厚変化.Vol.43 Suppl. No.2 (第51回日本理学療法学術大会 抄録集)2016
↑文献等をみていると、腹斜筋、腹横筋、多裂筋などの筋力低下が多く挙げられています。
特に、ローカルマッスルである腹横筋は、一過性に神経・筋コントロール低下が生じて いる可能性が高いとのことです。
▶︎では、次は立位アライメント変化(円背)についてみていきます。
・立位アライメント変化(円背)
▶︎ではまずは、円背のタイプ分類についてみていきます。
【円背の分類】
伸展型
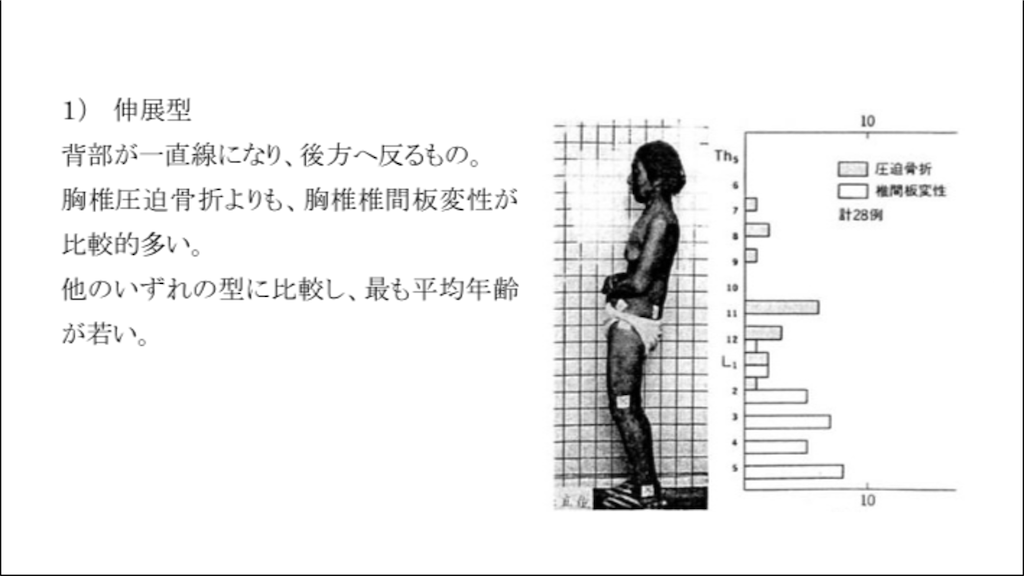
S字型

屈曲型

手膝上型

出典:仲田和正:老人の姿勢の研究 日整会誌 62:1149-1161,1988
↑このように円背もタイプ分類出来ます。
では、円背になるとどのような影響があるのでしょうか?
↓以下文献を一部抜粋
【円背の影響】
▶︎頭部前方位姿勢では,頭部 の前方偏位によって後頭下筋群や胸鎖乳突筋,僧帽筋上 部線維などの筋緊張が高まり,鎖骨および肩甲骨の位置 や運動に変化が生じるため,脊柱アライメント不良が肩 の障害を引き起こす可能性は高いが報告は少ない。
▶︎Bullock らと吉田らの報告によれば,直立位での肩挙上は 肩甲骨の運動が円滑に行われるため可動域が増加するの に対して,頭部前方位姿勢では過度の骨盤前傾,腰椎前 弯・胸椎後弯によって肩甲骨が外転および上方回旋する ことで肩の可動域は低下すると報告している 。
▶︎これは脊柱アライメント不良によって胸郭の形態変化が要因 となり,胸郭上に浮遊している肩甲骨が影響を受けたもの と考えられる。
▶︎頭部前方位姿勢では横隔膜前方が垂れ下 がり,胸郭の拡張が減少するため 、肩甲骨の上方回旋 が不十分となり,肩の可動域は減少する。
▶︎脊柱アライメント不良による肩甲骨 の位置異常がある場合,第 2 肩関節(上腕骨大結節と烏 口肩峰アーチ間の関節様機構)が破綻し,肩の運動時に 肩甲上腕関節にかかる負担が増大することで,傷害・障 害のリスクが高まることが予想される 。
▶︎Mika ら は背部筋の筋力低下を有する者は大きな胸椎後弯を呈すると報告し ,Birnbaum らにおいても円背の強さと背部筋の程度の間に正の相関を認めると報告している 。
▶︎Shinaki らは,高度な円背者は背筋力,握力,下肢筋力,10 m 歩行速度,バランス能力が低下すると報告し ,坂光らの報告は,脊柱後弯変形と片足立ち時間,10 m 歩行 時間および 3 分間歩行距離との間に負の相関を認めると 指摘している 。
▶︎Hirose らの報告では,脊柱後弯群は正常群に比べて,5 m 通常歩行速度や Timed Up & Goテストが低下すると報告している。
↑簡単にまとめると、
▶︎頭部前方位姿勢になると、
・後頭下筋群や胸鎖乳突筋,僧帽筋上部線維な
どの筋緊張増加→鎖骨および肩甲骨の位置や
運動に変化が生じる→肩の障害
・過度の骨盤前傾,腰椎前弯・胸椎後弯により
肩甲骨が外転・上方回旋→肩の可動域低下
・肩甲骨の位置異常→第 2 肩関節が破綻→肩甲
上腕関節のストレス
↑これらの肩の機能異常をきたしやすいということですね。
また、高度な円背になると、10m歩行やTUGなどのバランス能力も低下するため、転倒リスクも高くなるとのことです。
特に圧迫骨折患者では円背を予防するために、立位のアライメントに気をつけないといけないですね!
・圧迫骨折と体幹トレーニング
▶︎では最後に、体幹トレーニングについての文献をご紹介します。
【ドローイン】

▶︎ドローインとは、安静呼気時に下腹部を引っ込めるエクササイズです。
以下文献を一部抜粋しています↓
【ドローインの効果】
▶︎ドローインは安静呼気時に下腹部の引き込みを行 うことで,選択的に腹横筋の収縮が得られるとされており,それにより,脊柱の分節的安定性が増すことで,動 作に先行する体幹の筋収縮が円滑化し,その結果,腰痛予防・改善が期待できるとされている.
▶︎種本らは,ドローインによる体幹 深部筋への介入が立位重心動揺の減少に寄与すると判断 でき,体幹深部筋は運動を起こす効果器としての要素以 上に,固有受容器感覚などの体性感覚に準拠した機能の 関与が大きいと報告している
【円背 ドローイン】
▶︎ドローインは 0̊ と 45̊ 条件の全ての筋で,他の体幹運動課題よりも筋厚が増加していることから,背臥位 0̊ と円背モデルにおいても 腹部の筋力強化のアプローチとしては有用であると考えられる。
▶︎腹直筋と 内腹斜筋の筋厚変化は 45̊ 条件かつ ドローインで最大の値を示した ため,円背モデルでは,腹直筋と 内腹斜筋の筋力強化としては,ドローインが有用であると考えられる。
屋嘉比ら.健常者の円背モデルにおける体幹(呼気)運動課題が腹部筋厚に及ぼす影響.Vol.44 Suppl. No.2 (第52回日本理学療法学術大会 抄録集)2017
↑ドローインでは、主に腹横筋が選択的に鍛えられ、さらに円背の方は腹直筋と内腹斜筋が強化出来るとのことです。
さらに、深部筋へ介入することで立位での重心動揺も軽減するみたいですね!
【ブレイシング】

▶︎一方ブレイシングは、息を吸っている状態で腹圧を高めるエクササイズです。
以下文献を一部抜粋しています↓
【圧迫骨折 Bracing】
▶︎脊椎圧迫 骨折における理学療法の目的は ,
疼痛緩和・廃用予防・歩行能力向上・椎体の圧潰を防止し脊柱のアライメントを保つなどがあげられる .
▶︎腹筋群の役割として脊椎の安定化 , 脊柱と骨盤の最適なアライメントを保つ , 四肢運動時の体幹や骨盤の代償運動を防ぐなどが言われている.
▶︎腹筋群の収縮様式の一つであるBracingは深部筋と浅部筋を同時収縮させるため脊椎安定化に優れていると言われており , 今回の対象症例にも運動療法として取り入れた .
▶︎2 群間で年齢や圧潰率に関係なく歩行能力に有意差 がみられたことから , 歩行能力向上につながった要因の一つとして腹筋群向上が前斜系制御による脊椎安定化に貢献した と示唆される.
小畠ら.脊椎圧迫骨折症例における腹筋群と歩行の関連性.Vol.40 Suppl. No.2 第48回日本理学療法学術大会 抄録集2013
【ブレイシング 腰痛】
▶︎本研究より,腰部安定化エクササイズにおいて,Abdominal Bracing(以AB )はAbdominal Hollowing(以下,AH)より腰部多裂筋の筋厚を増加させ,体幹筋の同時収縮を高めること が示唆された。
▶︎Richardson らによると,AH は腹横筋を中心に体幹深部筋の収縮を促すことで腰部安定化が図られると報告され ている。
▶︎McGill らは,腹横筋だけでは腰部の安定性は不十分であり,腹斜筋群の収縮も用いることで安定性を高められると報告している。
佐藤ら.腰部安定化エクササイズが腰痛患者の体幹深部筋に与える影響 ~超音波診断装置による検討~Vol.42 Suppl. No.2 (第50回日本理学療法学術大会 抄録集)2015
↑ブレイシングでは、腹横筋だけでなく、腹斜筋・多裂筋などのトレーニングも行えるとのことです。
しかし、選択的に腹横筋を鍛える場合はドローインの方が有効性があるみたいなので、併用すると良いかと思います。
【大腰筋トレーニング】
→最後は大腰筋トレーニングについてです。

出典:melos.media
以下文献より一部抜粋↓
【大腰筋 円背】
▶︎小澤らは立位で骨盤を固 定した場合、大腰筋は股関節屈曲 0~15 度においては腰部脊柱を直立させ大腿骨頭が圧迫・安定し、股関節屈曲 15~45 度で脊柱が直立化すると報告している。▶︎壁に背中をつけた立位で骨盤を前傾位に保持した状態で股関節 を 45 度までくりかえし屈曲させ、大腰筋の筋力増強訓練を行った。
▶︎大腰筋の収縮により骨盤を前傾位に固定し、 腰椎が伸展位を保持できるようになったため、身長が向上し腹部の圧迫感が軽減した。
▶︎骨盤を前傾させて大腰筋 の筋力増強訓練を実施することは、円背姿勢を呈した腰部変形性脊椎症の患者に対し有効である。
種継ら.円背姿勢を呈した腰部変形性脊椎症に対し大腰筋の筋力増強訓練により身長が向上した一例.京都理学療法士学会.2017
↑特に骨盤が後傾しているタイプの円背患者さんには有効ということですね。
ただ、圧迫骨折急性期に大腰筋に収縮を加えると、骨折のストレスになる可能性が高いため、ある程度骨癒合してからの方が良いかと思います。
・まとめ
以上、圧迫骨折に対するリハビリについて
②円背に対するトレーニング
↑上記の2点について記載しました!
体幹トレーニングについては、その他文献が多数ありますので、またご紹介出来たらと思います。
それではこれで終わります。
最後までお読み頂きありがとうございました😊
●靴のレビューサイト【靴ログ】

頸部骨折のリハビリテーション文献まとめ(ガイドライン、クリニカルパス)
こんにちは!今回は、高齢者に多い疾患である大腿骨頸部骨折のリハビリについて記載していきます!
※ガイドラインや文献紹介を元にまとめていきますので、専門職向けの記事になります。
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎股関節に対する理学療法について、まとめて知識を得たい!😁
そんなあなたにオススメな本はこちら↓
股関節理学療法マネジメント 機能障害の原因を探るための臨床思考を紐解く [ 永井 聡 ]
●このブログをみて得られるメリット
・大腿骨頸部骨折に対するリハビリテーションについて、簡易的に理解できる。
目次
▶︎術前リハビリ
▶︎術後リハビリ
▶︎退院後リハビリ
▶︎クリニカルパスの有効性
・その他文献紹介
・まとめ
・リハビリテーションの有効性は?(ガイドラインより)
▶︎さっそくですが、リハビリテーションの有効性についてガイドラインをみていきます!!
以下ガイドラインより一部抜粋↓
【術前リハビリについて】
▶︎術前から上肢機能訓練や健側下肢機能訓練,また患肢足関節機能訓練を行うことが有用であり,呼吸理学療法,口腔内ケアも行うことが望ましい.
↑術前リハビリは、どうしても疼痛が強くて積極的には行いにくいです。しかし、ガイドライン上は効果がありそうなので、可能な患者さんについては出来る範囲で四肢のトレーニングを行った方が良さそうですね!
↓具体的なプログラムについては他文献よりピックアップしました。
【頸部骨折 術前トレーニング】
▶︎ベッド上での筋力維持は,上肢の筋力訓練および下肢 の等尺性運動が主となる。足関節の自動運動は,下肢深 部静脈血栓症の予防にもなるので,1セット100回の底背屈を1日3~4セット行わせる。(文献①より)
【術後リハビリについて】
▶︎術後は翌日から座位をとらせ,早期から起立・歩行を目指して下肢筋力強化訓練および可動域訓練を開始する.歩行訓練は平行棒,歩行器,松葉杖,T字杖歩行と進めることが多い.▶︎
▶︎特別なリハビリテーションメニュー(患者教育,強力な筋力訓練,歩行指導,作業療法,電気筋刺激など)が試みられ,それぞれの報告では一部のアウトカムにおいて有効性が認められている.しかしsystematic reviewではその研究デザインやアウトカム設定に問題があると指摘され,エビデンスとしては一定の結論に至っていないので,確立したリハビリテーションメニューはない.
↑基本的には早期離床を促し、徐々に歩行レベルを上げていくというのが一般的ですが、特別なプログラムに対するエビデンスは現在ないみたいですね!
ただ、理学療法士以外の専門職が並行して介入することについては、一定のエビデンスがありそうです↓
【頸部骨折 作業療法】
65歳以上の大腿骨近位部骨折患者100例に対して,術後5日以降に作業療法(ADL訓練として離床,整容,着衣,トイレ,入浴)を毎日45〜60分個別訓練を行う介入群50例と,通常の術後療法を行う対照群50例とRCTにて比較したところ,作業療法群で早期にADLの回復と,家庭復帰をもたらした(F2F00127, EV level II-1).
【頸部骨折 認知症】
術後理学療法の効果についてのsystematic reviewでは,最も高いエビデンスレベルとして軽度・中等度認知症を有する患者に対してはmultidisciplinary rehabilitationが有効との報告がある(F2F02376, EV level I-2).
※multidisciplinary rehabilitation(集学的リハビリテーション,多角的リハビリテーション)
▶︎各専門職種の協力の下に行うリハビリテーション。
【退院後リハビリ】
▶︎退院後にリハビリを継続することについては、一定の有効性が示されています↓
【Grade B】
退院後のリハビリテーションの継続は有効である.
▶︎退院後家庭における理学療法,作業療法,荷重訓練,筋力訓練のプログラムが身体機能やQOLの向上に有効である(EV level II-1).
さらに、術後・退院後のリハビリについては以下のような記載もあります。
【Grade B】
術後最低6ヵ月程度は,リハビリテーションを行うべきである.
↑回復期リハビリテーション病棟に期限いっぱい入院しても3ヶ月程度なので、それ以後のリハビリも3ヶ月以上な何かしら継続した方が良いということですね!
▶︎これを踏まえると、
・自宅でのセルフトレーニングの指導
・デイケア、デイサービスでのリハビリ
・訪問リハビリ
・外来リハビリ
↑頸部骨折においてはこれらもかなり重要であるということですね!!
【頸部骨折 クリニカルパスの有効性】
【Grade B】
クリニカルパスは受傷前ADLが高い症例に対しては入院期間の短縮と術後合併症の防止に有効である.
▶︎クリニカルパスに基づいて全症例に加速的リハビリテーションを行っても,有効ではなかったとする,中等度レベルのエビデンスがあり,加速的リハビリテーションは全症例に行うことは勧めない.
↑とのことでした。様々な疾患において、各施設でクリニカルパスが作成されていますが、頸部骨折については「もともと元気な人」という制限付きだと考えた方が良さそうですね!
・その他文献紹介
【頸部骨折 ステージ分類】
Stage Iは,外側陥入型で安定度が高い。ただ,レントゲンでの大腿骨頸部軸射像で骨頭が後方に傾いている場合は不安定なので、転位が進みやすい。
▶︎Stage II は陥入型完全骨折で,Stage I についで安定度が高い。
▶︎Stage III は頸部後方の靭帯組織(Weitbrecht 支帯)の連続性が保たれているので,場合に よっては牽引しながらの外転内旋により良好な整復位に 戻すことが可能である。
▶︎Stage IV の場合は,連続性が完全に絶たれているため,整復も困難であるし,骨癒合の期 待も少なく,骨頭への血流が途絶えているため将来の骨 頭壊死の可能性も高い。
※GAI:Garden alignment index
▶︎正面像および側面像で計測され,整復状態が良好であれば正面・側面像ともに160~180°の間にある。

※Weitbrecht 支帯(バイトブレヒト)
▶︎大腿骨頸部の下後方に存在する強靭な被膜
【転子部骨折 荷重量】
▶︎粉砕が強く,特に小転子側の支持がない場合は,筋力や荷重により短縮転位を来たしやすい。
▶︎CHSにしてもガンマネイルにしても,カットアウト(手術後に近位骨片の転位により,スクリューの先端が骨頭を突き破り関節内に突出すること)を避けるために、スクリューとチューブプレート,あるいはスクリューと髄内釘の間で,スライディングする構造になっている。
▶︎このため,手術直後から荷重をはじめると,容易に近位骨片が遠位骨片の近位断端に入り込みながら,遠位骨片は内方化していき,整復位が崩れていく。当然,骨折部が動くために疼痛が長引く。こういった場合は,荷重を少し遅らせてレントゲンの変化を見ながら,徐々に荷重
を増やしていく。実際には,1週ごとにレントゲンをとり,転位やスライディングの有無や程度を見ながら荷重を進めていく。どんな場合でもすぐに全荷重,というやり方は好ましくない。
【転子下骨折 骨癒合】
海綿骨部での骨折で はないため,通常の骨幹部骨折と同様に骨癒合が遅れることを念頭におく。
【頸部骨折 術後トレーニング】
▶︎特に腸腰筋,大腿四頭筋,中殿筋の筋力は重要であ るので,積極意的にSLR(Straight Leg Raising)および自 動外転運動を行わせる。また,術前の待機期間中から, 大腿四頭筋のセッティングも多数回させるようにする。
以下ガイドラインより↓
80例の患者で,標準的理学療法の対照群40例と,標準的理学療法+四頭筋強化訓練(11session training)の介入群40例の2群でRCTを行ったところ,6週後の比較介入群において運動機能[95%CI 2.5(1.1〜3.8)]が有意に優れ,下肢筋力(p ≦0.001),Barthel index(p≦0.05)も優れていた.16週後では運動機能は有意[95%CI 1.9(0.4〜3.4)]に優れ,QOLが有意に高かった(p =0.0185).死亡率には差はなかった(F1F10028, EV level II-1)
75歳以上の女性患者24例について,RCTを行って大腿四頭筋の電気刺激を術後1週間から1日3時間で6週間行う介入群12名と対照群12名を比較したところ,介入群において術後7週から13週で歩行速度の有意な改善(-0.13m/s,95%CI-0.23〜-0.01)を認めた(F2F00597, EV level II-1).
【頸部骨折 荷重時期】
(頸部骨折 人工骨頭)
▶︎セメントを用いない 場合は,大腿骨ステムの表面コーティング部分への骨組 織移入による固着が進むまでの3週から6週の間,全荷重 を待つ場合もある。
(頸部骨折 骨接合術)
▶︎骨頭の骨粗鬆化の程度,骨折形態 や術中所見から推測される安定性などを考慮して,1週か ら3週間程度全荷重を遅らせることがある。若年者の交通 事故や転落事故での頸部骨折の場合は全荷重まで6週間 かける。
(転子部骨折)
▶︎レントゲン大腿骨頸部 軸射像で,骨折部の前方の皮質が合っている場合は,再 転位が少ない。
▶︎Jensen分類のタイプ4,5でも同様に整復位 が良好な場合は,直後からの全荷重が可能と考えられる が,徐々に転位してくる場合があり,1週間後のレントゲ ンを見て徐々に荷重開始する場合が多い。骨折部近傍で粉砕があり骨性の支持が期待できない場合,整復不良の場合は少し遅れた荷重開始とした方が安全である
【頸部骨折 術後疼痛】
▶︎手術前および術後の安静期間を経て,荷重や歩行訓練が進んでくる時期に,内転筋,大腿直筋,大腿筋膜張筋や腸脛靭帯にかけての筋炎や腱炎による痛みが起きやすい
【人工骨頭 可動域訓練】
▶︎人工骨頭置換術で脚長が長くなった場合には,筋肉や関節包が過伸張されると,それ自体が屈曲拘縮の原因となる。筋肉の長さは数週間のうちに徐々に長くなってくることが期待できるので,股関節伸展方向や外転方向へのストレッチを続けると約3週程度で可動域が改善してくる。
後方アプローチでの人工骨頭置 換術で脚長が長くなる場合は,外側前方の関節包が突っ張り外転屈曲内旋拘縮になりやすい。歩行時に伸展位を 取りにくく,ワイドベースで内股になってしまう
【術後 DVT】
手術後に下肢の腫脹が徐々に進行してくる時は,下肢 深部静脈血栓症を考慮する。Homans徴候や下腿内側の叩 打痛や把握痛の有無を確かめ,静脈性の疼痛がある場合 は主治医に報告する。下肢深部静脈血栓症が疑われて肺 塞栓症を起こす心配がある場合や,ウロキナーゼによる 線溶療法が行われる期間中は,リハを中止する。
Homans徴候:仰臥位で足を伸ばし、足関節を背屈させると腓腹筋に痛みを感じる徴候。下肢深部静脈血栓症の際に高率に見られますが、健常者でも認めることがあるため特異度はさほど高いとは言えない。
①引用:石橋:大腿骨頸部骨折のリハビリテーション.理学療法科学20(3):227〜233,2005
【転子部骨折 疼痛遷延】
▶︎TF (大腿骨転子部骨折)術後の不安定型や術 後 LSS (ラグスクリュースライディング)量の拡大は,術後の髄内整復位や骨膜刺激,内側骨皮質の骨 癒合不全,後壁損傷による股関節周囲筋群の安定性低下,ラグスクリューによる筋膜刺激,頚部短縮からの外転筋効率低下による歩行 時側方動揺などが歩行時の疼痛に影響を及ぼすことが考えられる。
②引用:宮本ら:大腿骨転子部骨折術後における退院時の歩行時痛に影 響を及ぼす因子の検討. 第53回日本理学療法学術大会 抄録集2018
・まとめ
▶︎具体的な手技などについては、現在のところエビデンスレベルは高くないみたいですね。
▶︎ただ、ベーシックなリハビリを進めていくことついては、術後6ヶ月くらいまでは有用性がありそうです。
▶︎元気な患者さんはクリニカルパスの流れにそって加速的にリハビリを進めていく方が良いみたいですが、その他の合併症のリスクが高いような方については注意が必要ですね!!
▶︎またガイドラインが更新されたり、良い文献が有れば追加していく予定ですので、よろしくお願いします。
今回はこれで終わります。最後までお読み頂きありがとうございました!😁
●靴のレビューサイト【靴ログ】

大腿骨頭壊死は術前予測出来るか??(リハビリテーション、ブログ)症状
こんにちは!今回は、骨頭壊死が術前に予測できるものなのかどうか、ガイドラインを元に記述していきます!
個人的に大切だと思う部分をガイドラインよりピックアップしていますのでご了承下さい!
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎股関節に対する理学療法について、まとめて知識を得たい!!😁
▶︎そんなあなたにオススメな本はこちら↓
股関節理学療法マネジメント 機能障害の原因を探るための臨床思考を紐解く [ 永井 聡 ]
●このブログをみて得られるメリット
・骨頭壊死の予測について、簡潔に情報収集出来る。
目次
・骨頭壊死とは?
・骨頭壊死の術前予測
▶︎MRI
▶︎骨シンチグラフィー
▶︎血管造影
▶︎術中所見
・まとめ
・骨頭壊死とは?
▶︎大腿骨頭壊死とは、なんらかの理由で大腿骨頭への血流が低下し、骨組織が壊死した状態のことをいいます。
壊死:からだの組織の一部分が生命をなくすこと。組織の局所的死。

出典:日本整形外科学会
骨頭壊死の発生率は、
▶︎大腿骨頸部骨折で、
非転位型で4〜21%
転位型で46〜57%
▶︎大腿骨転子部骨折で、
0.3〜1.2% 程度です。
↑こうみると骨折後は結構な頻度で生じますね。
では、手術後に骨頭壊死が起こりやすいのか、術前に予測することは出来るのでしょうか?
ある程度予測ができていれば、患者さんの今後の身体状況を予後予測することが出来るので安心ですね!
ではガイドラインをみていきましょう!!
・MRIで術前予測できるか
▶︎まずは一般的に用いられやすいMRIです!
【Grade C】
術前造影MRIによって骨頭壊死の発生を予測できる可能性がある.
単純MRIで壊死発生予測が困難との低いレベルのエビデンスがある(EV level IV).
術前造影MRIで壊死発生予測が可能との低いレベルのエビデンスがある(EV level III-2, EV level IV).
受傷直後の15例にMRIを施行した.大腿骨頭のviabilityをMRIで判定することは困難であった(F1F05514, EV level IV).
造影MRIが骨頭血流評価に有用か否かを検討した.頚部骨折後の骨頭血流の予測に有用であった(F1F01747, EV level III-2).
14例に対し,術前の単純MRIで術後のLSCの有無を予測した.MRI正常12例中2例にLSCが発生した.術前単純MRIから術後LSCの予測は困難であった(F1J01227, EV level IV).
↑このような記述でした。どうやら、文献によって異なるみたいですね?
エビデンスレベルも低いので、かなり曖昧な結果になりました。
・骨シンチグラフィーで術前予測できるか
※骨シンチグラフィーとは
▶︎骨に集まる放射性薬剤を静脈投与した後、放射性薬剤の集積程度を特殊なカメラ(ガンマカメラ)で撮像することにより、骨の代謝状況(骨吸収と骨形成)を調べる検査。
では、ガイドラインの記載をみていきます↓
【Grade C】
術前の骨シンチグラフィーによって骨頭壊死の発生を予測できる可能性がある.
【Grade C】
術前の骨シンチグラフィーによって骨癒合不全を予測できる可能性がある.
骨シンチグラフィーで骨頭壊死の発生を予測できる可能性があるとする低いレベルのエビデンスがある(EV level IV).
骨シンチグラフィーで骨癒合不全を予測できる可能性があるとする低いレベルのエビデンスがある(EV level IV).
↑骨シンチグラフィーについても、「予測できる可能性がある」という曖昧な結果ですね。
.
・血管造影で術前予測できるか
【Grade C】
骨頭内静脈造影によって骨頭壊死の発生を予測できる可能性がある.
術前骨頭内静脈造影は壊死予測に有用との低いレベルのエビデンスがある(EV level III-2, EV level IV).
術前intraosseous phlebographyと骨内圧を124例に施行した.受傷時の骨頭内髄内血行が壊死の発生予測に有効であった(F1J00783, EV level III-2).
39例に術前,骨頭の経骨髄静脈造影を施行した.骨癒合,壊死の可能性が予測可能であった(F1J02382, EV level III-2).
↑血管造影についても、MRI・骨シンチグラフィーと同じく「予測できる可能性がある」とのことですね。
なんだか全て曖昧な感じですね!では、最後は術中所見で予測出来るのかみていきます↓
・術中所見で予測できるか
【Grade C】
術中,骨頭からの出血の有無により骨頭壊死の発生を予測できる可能性がある.
骨頭からの出血の有無によって壊死発生の予測が可能であるとする低いレベルのエビデンスがある(EV level IV).
骨接合した64例の術中に,大腿骨頭に骨孔を作り,出血の有無と壊死の関係を調べた.評価はエックス線像で2年以上経過観察した.56例は出血し壊死はなく,8例は出血なく全例壊死を生じた(F1F02352, EV level IV).
↑術中所見についても、エビデンスレベルとしては低そうですね。
まとめ
▶︎結果的に、どの検査項目についても
「予測出来る可能性がある」
という記載となりました。
▶︎エビデンスレベルとしてはいずれも低い結果でしたが、事前に検査していたら介入前に確認は必要ですね!
▶︎特に術中所見についてはD rしか分からないことなので、記録が詳細に残っていたらしっかり確認していきましょう!!
今回はこれで終わります。最後までお読み頂きありがとうございました😊
●靴のレビューサイト【靴ログ】

大腿骨頸部骨折の予後予測について(歩行獲得するためには)リハビリ・ガイドライン
こんにちは!今回は、大腿骨頸部骨折・転子部骨折の予後予測についてまとめました!
個人的に大切だと思う部分をガイドラインよりピックアップしていますのでご了承下さい!
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎股関節に対する理学療法について、まとめて知識を得たい!!😁
▶︎そんなあなたにオススメな本はこちら↓
股関節理学療法マネジメント 機能障害の原因を探るための臨床思考を紐解く/永井聡/対馬栄輝【合計3000円以上で送料無料】
●このブログをみて得られるメリット
・大腿骨頸部骨折の予後予測について、必須項目のみいっき見出来る。
目次
・大腿骨頸部骨折の機能的予後
・大腿骨転子部骨折の機能的予後
・まとめ
・大腿骨頸部骨折の機能的予後
▶︎予後予測は、患者さんのアプローチをする上でとても大切な要素になります!
特に今回は、歩行能力などの「機能的予後」を、ガイドラインを元にみていきます!!
以下ガイドラインより↓
【解説】
受傷後,適切な手術を行い,適切な後療法を行っても,すべての症例が受傷前の日常活動レベルに復帰できるわけではない.歩行能力回復に影響する主な因子は年齢,受傷前の歩行能力,認知症の程度である.退院後,自宅に帰った症例(なかでも同居症例)は施設入所例よりも機能予後が良い.
↑①年齢②受傷前の歩行能力③認知症の程度
これらの要素が予後予測に大切であるということですね!
では各文献の詳細をみていきましょう↓
転子部骨折262例,頚部骨折165例に,骨接合,人工骨頭,THAを施行をした.生命予後は多変量解析で骨折前ADL,EEG,ECG,Hasegawa scoreが影響していた.機能的予後は55.8%の例に受傷前およびそれ以上の歩行能力を得た(F1F04388, EV level IV).
65歳以上の頚部骨折450例の検討.術後1年の歩行能力関連因子は術前歩行能力,退院後世帯状況(同居,別居),認知症,年齢,手術法であった(F1J00037, EV level IV).
65歳以上の手術例308例の検討.歩行再獲得の障害因子は,年齢,性,受傷前住環境,受傷前歩行能,認知症,脳神経疾患,貧血であった(F1J00100, EV level IV).
平均年齢78歳の頚部骨折218例の検討,平均年齢78歳.骨接合47例,骨頭置換153例,保存療法18例であった.平均33.6ヵ月の観察では,歩行能力への影響は年齢,認知症,受傷前の歩行能力の順に大きかった.90.4%の症例が術前と同能力を再獲得した(F1J01020, EV level IV).
大腿近位部骨折に対して観血的治療を行った219例において,認知症の有無,過去1年間の転倒回数,歩行再獲得率を検討した.認知症群では歩行再獲得率は35.6%であったが,認知症なし群では歩行再獲得率は71%であり,認知症群に対して有意に高かった(p =0.0000026).過去1年間の転倒回数が1回以内群では歩行再獲得率は68.5%であったが,2回以上群では歩行再獲得率は56.1%で,1回以内群に対して有意に低下していた(F2J00915, EV level III-2).
手術治療を行った大腿骨近位部骨折患者を65〜79歳までの高齢者群,80歳以上の超高齢者群に分けて歩行再獲得率を調査した.退院時の歩行再獲得率は,認知症合併がない場合,高齢者群では76.4%,超高齢者群では54.7%で有意差を認めた.認知症を合併した場合は,歩行再獲得率は高齢者群で13.3%,超高齢者群で11.8%で有意差がなかった(F2J00954, EV level IV)
↑とのことでした!
では次は大腿骨転子部骨折の機能的予後についてみていきます!
・大腿骨転子部骨折の機能的予後
【解説】
受傷後,適切な手術を行い,適切な後療法を行っても,すべての症例が受傷前の日常活動レベルに復帰できるわけではない.歩行能力回復には受傷前の歩行能力と年齢が大きく影響する.術前の生活が自立していたものは自宅への退院が可能なものが多く,年齢が高いと歩行能力が落ちるものが多い.その他,骨折型(不安定型が不良),筋力,認知症が機能予後に影響する.
↑頸部骨折の機能的予後と少し違うのは、「骨折型」と「筋力」くらいでしょうか?
では詳細をみていきます↓
転子部骨折149例に対する手術後の歩行能力の経時的変化の分析では,術後3ヵ月で術前と同等の歩行能力に戻ったのは半数以下.術後3ヵ月から6ヵ月での歩行能力の改善に関与したのは,不安定型骨折,筋力の回復,疼痛の改善であった.不安定型骨折では術後3ヵ月以上リハビリテーションを継続する必要がある(F1F05575, EV level III-1).
日本人の大腿骨近位部骨折(内側,外側を含む)1,217例で,手術療法を92%に行い,術後1年で受傷前の歩行能力に回復したのは67%.受傷後1年時の歩行能力再獲得に有意な因子:80歳未満,受傷前の歩行能力,術後2週時のADL自立度,認知症なし,反対側の頚部骨折なし,術後2週で少なくとも屋内歩行可(F1F02154, EV level II-2).
退院時の歩行能力に影響する因子は,年齢と受傷前の歩行能力が最も大きく,受傷前の合併症,骨折型の順で,術者の経験はあまり影響しなかった(F1F04025, EV level II-2).
大腿骨近位端骨折223例224肢(転子部骨折188例)に対してGammaネイルを施行.術後6ヵ月時に介助なしに歩行が可能となったのは50例(30.7%),介助歩行が可能となったのは86例(52.8%)であった(F1F02149, EV level IV).
65歳以上の大腿骨近位部骨折395例を,85歳以上の超高齢群と65〜84歳の高齢群に分けて退院時歩行能力を調査したところ,歩行能獲得率は超高齢群の58%に対して高齢群では75%であった(F2J00568, EV level IV).
大腿骨転子部骨折に対してGammaネイルで治療した85例を調査したところ,歩行能力の低下の原因として,年齢(80歳以上),リハビリ開始時期の遅れ(6日以降),認知症,合併症の存在(心疾患,精神疾患),反対側の大腿骨頚部骨折の既往があげられた(F2J00544, EV level IV).
↑ガイドラインは以上のような記載でした!
転子部骨折の方が少し因子が多いような気がしますね。
・まとめ
では、それぞれまとめていきます。
★大腿骨頸部骨折
【予後予測因子】
・年齢(80を境に)
・受傷前の歩行能力
・認知症の程度
・性
・受傷前住環境
・脳神経疾患の有無
・貧血の有無
・過去1年間の転倒回数
【歩行獲得率】(術前と同様の能力)
▶︎認知症なし(80歳以上含む)54.7%〜90.4%
▶︎認知症あり(80歳以上含む)11.8%〜35.6%
▶︎過去1年間の転倒回数が1回以内68.5%
2回以上56.1%
★大腿骨転子部骨折
【予後予測因子】
・受傷前の歩行能力
・年齢
・骨折型(不安定型が不良)
・筋力
・認知症の有無
・疼痛の有無
・受傷前の合併症
・リハビリ開始時期の遅れ(6日以降)
・反対側の大腿骨頚部骨折の既往
・術後2週時のADL自立度
【歩行獲得率】
▶︎30.7〜75%(詳細な分類は不明)
↑このようになりました!
頸部骨折・転子部骨折で少し違いはありますが、年齢・受傷前のレベル・認知症の有無は特に大切な因子になりそうですね!!
また歩行獲得率は、認知症がない方はだいたい50%以上ありそうですね。
認知症の有無でかなり予後が変わってくるので、特に要注意です。
これらの因子を介入初期にチェック出来ていれば、おおよその予測は出来そうですね!!
今後の臨床に活かしていけたらと思います。
今回はこれで終わります。最後までお読み頂きありがとうございました😊
●靴のレビューサイト【靴ログ】

大腿骨頸部骨折の合併症(リハビリ、ガイドライン、ガーデン分類)
こんにちは!今回は、大腿骨頸部骨折の合併症について、ガイドラインを元にまとめていきます!!
個人的に大切だと思う部分をピックアップしていますので、ご了承下さい!
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎股関節に対する理学療法について、まとめて知識を得たい!!😁
▶︎そんなあなたにオススメな本はこちら↓
股関節理学療法マネジメント 機能障害の原因を探るための臨床思考を紐解く/永井聡/対馬栄輝【合計3000円以上で送料無料】
●このブログをみて得られるメリット
・大腿骨頸部骨折の合併症について、必須項目のみいっき見出来る。
目次
・大腿骨頸部骨折の合併症(骨接合術)
・大腿骨頸部骨折の合併症(人工骨頭)
・術中の合併症について
・大腿骨転子部骨折の合併症について
・まとめ
・大腿骨頸部骨折の合併症(骨接合術)
▶︎まずは、頸部骨折(骨接合術)の合併症について記載していきます!!
頸部骨折(骨接合術)で気をつけないといけない合併症を簡単に挙げると、
・偽関節
・骨頭壊死
・late segmental collapse(LSC):骨頭圧壊
・screwの骨盤内穿孔
・内固定材周囲の骨折
こんな感じですね!
では1つずつみていきます!
★偽関節の発生率
▶︎偽関節は、骨癒合していない状態で6ヶ月程度経過している状態ですね。
以下ガイドラインより↓
偽関節の発生率は,骨折型によって異なる.非転位型(Garden stage I,II)の骨癒合率は85〜100%と報告されている.一方,転位型(Garden stage III,IV)では骨癒合率は60〜96%である.
とのことです。基本的に低頻度ではあるものの、転位型では少し多くなります。
★骨頭壊死,late segmental collapseの発生率
骨頭壊死(骨壊死)は病理学的な概念で,late segmental collapse(LSC)は形態学的(エックス線学的)な変化である.臨床的には病理学的に骨壊死を診断するのは困難であるため,多くの研究で骨壊死はMRIを用いて評価している.
荷重部に広範な骨頭壊死を生じると,術後経過中にLSCをきたす.LSCは術後長期間(術後1〜2年)経過した後に明らかとなることが多いので,少なくとも術後2年間の経過観察が必要である.MRIでは早期に骨頭壊死の診断が可能であり,術後6ヵ月のMRIで骨頭壊死の可能性が否定できれば,その後の経過観察は不要である.
骨頭壊死およびLSCの発生率は偽関節と同様に骨折型によって異なる.発生率は骨頭壊死(MRIによる)が非転位型で4〜21%,転位型で46〜57%,LSCが非転位型0〜8%で,転位型26〜41%と報告されている.
↑骨頭圧壊・壊死は長期スパンで確認されるため、入院リハビリ中は起こりにくそうですね。
だからこそ、入院中にも一応レントゲン(もしくはMRI)で骨頭の形状が変化していないか、リスク管理として確認しておいた方が良さそうです。
★内固定材料の周囲に骨折を生じる
内固定材料周囲に発生した骨折の検討.CHS固定を非転位47例,転位102例,外側2,585例に施行した.34例(1.2%)に骨折を認めた.3本のcannulated screw固定を非転位563例,転位369例,外側9例に施行した.15例(1.6%)に骨折を認めた(F1F00210, EV level IV).
非転位型の内固定術での内固定材料周囲の骨折は1〜2%であった(F1F01225, EV level IV).
★内固定材料が骨盤内に穿孔する
Olmed screw使用1,307例中7例にscrewの骨盤内穿孔が生じた(F1F03444, EV level IV).
↑これらの報告をみていると、意外と固定材料周囲の骨折は多そうです。
なかなか経過によって痛みが軽減しない、もしくは新たに疼痛増悪が出現した患者さんに対しては、これらも疑った方が良さそうですね。
・大腿骨頸部骨折の合併症(人工骨頭)
では次は、人工骨頭置換術の合併症についてです
★脱臼発生率
脱臼発生率は2〜7%と報告されており,前方アプローチと比較して,後方アプローチで発生しやすい.
★インプラント周囲骨折
▶︎1〜3%にインプラント周囲の骨折が発生している.
★異所性骨化
▶︎異所性骨化が約20%に発生し,重症例では歩行能力を低下させる.
★術中の合併症について
▶︎術中合併症として多いのは,short femoral nail(Gammaタイプ)では,骨幹部骨折,骨折部の離開,ネイルのジャミング(ネイルの引っ掛かり)である.頻度は,骨幹部骨折約2%,骨折部の離開1.6〜13%,ネイルのジャミング1.6〜4.8%である.一方,sliding hip screw(CHSタイプ)固定時の骨幹部骨折は0.4〜0.5%である.
short femoral nail使用時,髄腔が狭い場合にはジャミングを起こす可能性があるので,術前にネイルと髄腔との適合性を正確に評価する必要がある.
・大腿骨転子部骨折の合併症
★カットアウトを予防するためのラグスクリューの至適刺入位置
※カットアウトとは
金属の強さに骨が負けて金属が骨から飛び出てしまうこと。多くは再手術が必要。
↑カットアウトは、臨床でもたまにみられます。では、カットアウトしにくい状態はどんな状態なんでしょうか?
ガイドラインには下記のように記載されています↓
【Grade B】
ラグスクリューのシャフトの位置を,正面像で骨頭中心かそれより遠位に,側面像で骨頭幅の中1/3に刺入する.スクリュー先端は軟骨下骨近傍まで十分に刺入する.
【解説】
再手術の原因として最も多いのはカットアウトである.ラグスクリューを十分深く刺入し,Tip-apex distance(TAD)が20mm以下になるとカットアウト率が下がるといわれている.
↑とのことでした。正面像で骨頭中心かそれより遠位というところがポイントなのかなと思います。
▶︎他文献を見ていても、スクリューが中よりも近位に位置しているものが、術後にカットアウトしやすいとのことでしたので、少し遠位に位置させる方がリスクが少ないみたいですね。
※TADの算出方法はこんな感じです↓

▶︎エックス線単純写真正面像および側面像で骨頭の頂点からラグスクリュー先端までの距離を測定する.ラグスクリュー径を基準にエックス線写真の拡大率を補正して,真の距離を算出する.正面像と側面像から求めた距離の合計をTADとする.TAD値が20以下になるとラグスクリューのcut outの危険性が低くなる.
↑このように、術後のレントゲン画像からカットアウトがしにくいかが目安として分かります。
以下文献↓
カットアウトの頻度はshort femoral nail(Gammaタイプ)では1.6〜5.3%, sliding hip screw(CHSタイプ)で1〜2.9%と報告されている(EV level II-2, EV level IV).
再手術の頻度はshort femoral nail(Gammaタイプ)で6〜8%,sliding hip screw(CHSタイプ)で1〜4%である(EV level II-2).
骨頭内のスクリュー先端の設置位置(骨頭頂点とスクリュー先端の位置関係)が重要であるとする中等度レベルのエビデンスがある(EV level II-2).
★内固定材料の破損
▶︎発生頻度は低いが,内固定材料は破損することがある.
↑とのことです。頻度は低そうですが、文献によっては2%と書かれているものもありましたので一応注意がいりますね。
★偽関節・骨癒合不全の発生率
▶︎偽関節・骨癒合不全の発生率は0.5〜2.9%である.
sliding hip screwとshort femoral nailとの間には差がない.
★骨頭壊死の発生率
▶︎骨頭壊死の発生率は0.3〜1.2%である(ここでいう骨頭壊死とはエックス線単純写真で明らかな圧潰を認めた,いわゆるlate segmental collapseである).
【詳細】
大腿骨転子部骨折1,373例中,1年以上経過観察可能であった920例中8例[男性:2例,女性:6例,平均年齢:68歳(52〜78歳)]に大腿骨頭壊死(0.87%)が生じていた.5例はSHSで,3例がshort femoral nailで固定されており,全例,解剖学的に良好な位置に整復され,満足する位置にインプラントが設置されていた.喫煙やアルコール,糖尿病,ステロイド歴など危険因子を持つ症例はなく,壊死は4ヵ月から4年の間に発生していた.安定型が2例,不安定型が5例,頚基部骨折が1例であった.受傷時,手術時の血管損傷が原因であれば,早い時期に壊死が生じるはずであることから,軽度の損傷あるいは特発性骨頭壊死との関連も考えられた.2例は抜釘後に生じていた.全例人工関節置換術の再手術を行った(F2F02579, EV level IV).
不安定性大腿骨転子間骨折604例に対してGammaネイルを施行後に,大腿骨頭壊死をきたした7例(1.16%).経過観察期間は2〜8年(平均6年).整復位の保持および内固定材料の異常はなくこれらが原因ではなかった.年齢の影響は不明.受傷原因が7例中6例はhigh energy損傷であったことから,受傷時に骨頭への血行が障害された可能性がある.また,2例に大腿骨頚基部骨折を伴っていたため,これが一因とも考察された.また,手術中のリーミング時における骨頭への回旋強制が骨頭への血行障害を惹起し,これによって骨頭壊死が生じた可能性が示唆された.3例にアルコールの嗜好があり,この影響もある(F1F00424, EV level IV).
転子間骨折術後の大腿骨頭無腐性壊死の発症率は約0.55%であった.症状が現れるまでの平均期間は骨折後16ヵ月(1.5ヵ月〜8年).骨折から最初に単純エックス線写真上の変化が現れるまでの平均期間は21ヵ月(2.5ヵ月〜10年).大腿骨頭壊死は転子間骨折後の合併症としては一般的ではなく,その病因は明らかでない.転子間骨折後に疼痛が増強した患者において,骨壊死のリスクファクター(糖尿病,肥満,術後静脈血栓症,高コレステロール血症)があったり,近位転子間に骨折線が入り,大腿骨頚部基部の血管損傷のおそれのある症例については特別に考慮するべきである(F1F01808, EV level IV).
↑受傷時、手術中などに血行障害が起きると、転子部骨折でも滑走壊死する可能性があるとのことですね。
まとめ
これらの合併症について簡単にまとめると、
【大腿骨頸部骨折(骨接合術の場合)】
・偽関節
(非転位型の骨癒合率85〜100%)
(転位型の骨癒合率60〜96%)
・骨頭壊死
(非転位型で4〜21%,転位型で46〜57%)
・late segmental collapse(LSC):骨頭圧壊
(非転位型0〜8%で,転位型26〜41%)
・screwの骨盤内穿孔(0.5%)
・内固定材周囲の骨折(1~2%)
【大腿骨頸部骨折(人工骨頭の場合)】
・脱臼(2〜7%)
・インプラント周囲骨折(1〜3%)
・異所性骨化(20%)
【大腿骨転子部骨折(骨接合術の場合)】
・カットアウト:Gammaタイプ(1.6〜5.3%)
CHSタイプ(1〜2.9%)
・内固定材の破損(0.45〜2.2%)
・偽関節、骨癒合不全(0.5〜2.9%)
・骨頭壊死(0.3〜1.2%)
↑こんな感じになりました!
このように確率をみると、明らかに頸部骨折の方が合併症のリスクが高そうです!
特に転位型では、偽関節・骨頭壊死・骨頭圧壊が高頻度なので要注意ですね!
また、人工骨頭は脱臼リスクについて特に言われますが、異所性骨化が20%に生じるというところも注目ポイントかと思います!
これらのリスクに気をつけながら、日々の臨床に挑んでいきたいですね!
今回はこれで終わります。最後までお読み頂きありがとうございました!😁
大腿骨頸部骨折の診断について(レントゲン、MRI、骨シンチグラフィー)ガイドラインより
こんにちは!今回は、大腿骨頸部骨折の診断方法について、ガイドラインを元にまとめて行きます!
個人的に大切だと思う部分をピックアップしていますのでご了承下さい!
★靴に入れるだけでみるみる姿勢が良くなる!!
足と靴専門の理学療法士考案のインソール
『T-sole』はこちらをクリック!! ⇩
https://gfmamggasond.stores.jp/
▶︎股関節に対する理学療法について、まとめて知識を得たい!!😁
▶︎そんなあなたにオススメな本はこちら↓
股関節理学療法マネジメント 機能障害の原因を探るための臨床思考を紐解く/永井聡/対馬栄輝【合計3000円以上で送料無料】
●このブログをみて得られるメリット
・大腿骨頸部骨折の診断方法について、必須項目のみいっき見出来る。
目次
・大腿骨頸部骨折の診断方法について
★エックス線単純写真で診断できるか
★MRIによる診断は?
★骨シンチグラフィーによる診断は?
★MRIと骨シンチグラフィーではどちらの方が有用か?
★臨床的に股関節周辺骨折を疑うが,エックス線単純写真で診断できない場合に,選択する検査は何か?
・終わりに
・大腿骨頸部骨折の診断方法について
▶︎大腿骨頸部骨折は、基本的にはレントゲン(X線単純写真)にて診断されるイメージだと思います。
しかし、場合によっては、レントゲンでは診断されず、追加して検査される場合も時折みられます。
では、どのような流れで診断しているのでしょうか?
ガイドラインを元に、簡単に記載していきます。
★大腿骨頚部/転子部骨折はエックス線単純写真で診断できるか
【解説】
多くの骨折はエックス線単純写真で診断できるが,骨折線が認められなくても骨折がないと断定はできない.
【詳細】
大腿骨頚部/転子部骨折のエックス線単純写真による正診率は98.1%,96.7%である.(EV level C-Ib,EV level C-II).
↑つまりほとんどの骨折はレントゲンにて診断可能ということですね。
では、残り数%の骨折はどのように診断しているのでしょうか?
★MRIによる診断は?
【Grade A】
MRIは有用で,診断精度はきわめて高い.
【解説】
MRIは非侵襲的に検査ができ,骨折部位はT1強調像で低信号,T2強調像またはSTIR像で高信号として描出される.
【詳細】
MRIはエックス線単純写真検査では明確でない骨折の診断を早期に,短時間に,正確に可能とし,患者の身体的,時間的,および経済的負担を軽減する(EV level C-Ib,EV level C-II).
↑MRIは推奨グレードAと、最高のランクになります。そのため、かなり精度の高い検査ということですね。
では、その他の検査はどうでしょうか?
★骨シンチグラフィーによる診断は?
▶︎シンチグラフィーとは
体内に投与した放射性同位体から放出される放射線を検出し、その分布を画像化したものをいいます。
※骨シンチグラフィーとは
▶︎骨に集まる放射性薬剤を静脈投与した後、放射性薬剤の集積程度を特殊なカメラ(ガンマカメラ)で撮像することにより、骨の代謝状況(骨吸収と骨形成)を調べる検査。
とのことです。(勤務先の病院では使用していないです。)
では、ガイドラインで有用性を確認していきましょう↓
【Grade B】
受傷72時間経過後の骨シンチグラフィーは有用である.
【解説】
骨シンチグラフィーは偽陽性,偽陰性が存在するので注意を要する.
【詳細】
骨シンチグラフィーはエックス線単純写真では明確でない骨折の診断に有用であるが,受傷後72時間経過しなければ正確な診断が困難であり,72時間経過後であっても,股関節部の退行性変性疾患,軟部組織の石灰沈着,転子部滑液包炎などと慎重な鑑別が必要である(EV level C-Ib).
※偽陽性:本当は陰性なのに、陽性(骨折)と判断されること。
※偽陰性:本当は陽性(骨折)なのに、陰性と判断されること。
▶︎骨シンチグラフィーは、骨折の診断としてはデメリットがある程度ありますね。では、MRIと骨シンチグラフィーはどちらの方が良いのでしょうか?
★MRIと骨シンチグラフィーではどちらの方が有用か?
【Grade A】
MRIのほうが有用である.
【解説】
MRIと骨シンチグラフィーとはともに不顕性骨折の診断に有用であるが,骨シンチグラフィーは陽性所見が出るまでに時間がかかり,早期診断には不向きである.
また骨シンチグラフィーは侵襲的であり,撮影に時間を要するため,患者の負担が大きい.さらに偽陽性・偽陰性があり,精度も骨シンチグラフィーはMRIよりも劣る.
【詳細】
MRIのほうが診断できる時期が早く,非侵襲的で,精度が高いという高いレベルのエビデンスがある(EV level C-Ib, EV level C-II)
↑とのことでした。MRIの方が有用ということですね!
では、最後にレントゲン撮影後の検査は何が良いのかみていきます。
★臨床的に股関節周辺骨折を疑うが,エックス線単純写真で診断できない場合に,選択する検査は何か?
【Grade Ia】
第1選択はMRIである.
【Grade Ib】
MRIが実施できない場合や禁忌の場合には,骨シンチグラフィーを第2選択とする
【Grade Ib】
日をおいて繰り返しエックス線単純写真を撮影することも有用である
【Grade Ib】
骨盤骨折との鑑別にはCTが有用である.
↑このような記載でした。
まとめると以下のような図になります。

↑臨床ではこのような流れで診断しているということですね!
確かに当院でも、だいたいレントゲン→MRIの流れが大半だったと思います!
・終わりに
以上、今回はガイドラインを元に、大腿骨頸部骨折の診断方法についてはまとめていきました。
大半がレントゲン→MRIの流れで診断されるということですね。
その他のガイドラインの内容についても少しずつまとめていきますので、興味のある方はぜひそちらもご覧ください。
今回はこれで終わります。最後までお読み頂きありがとうございました😊
●靴のレビューサイト【靴ログ】




